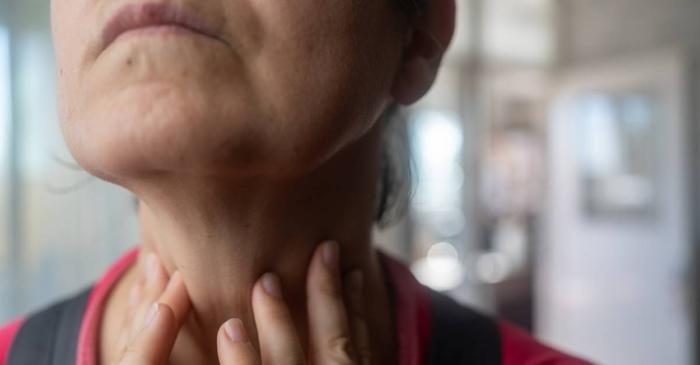
Glanda care arată ca un fluture și stă discret la baza gâtului coordonează ritmul intern al corpului: metabolismul, energia, temperatura, chiar și felul în care organele colaborează între ele. În tiroidita Hashimoto, propriul sistem imunitar confundă această glandă cu un intrus și o atacă treptat.
Pe măsură ce inflamația persistă, producția de hormoni scade. Tratamentul medicamentos rămâne piatra de temelie. Însă felul în care mâncăm și trăim poate modela, în timp, mersul bolii și felul în care ne simțim de la o zi la alta. Explicația e simplă, dar importantă.
Inflamația cronică și anticorpii specifici, prezenți în Hashimoto, accelerează distrugerea țesutului tiroidian. Intervențiile nutriționale potrivite pot reduce acest foc mocnit, pot încetini progresia și pot sprijini echilibrul metabolic: greutatea, glicemia, profilul lipidic.
Nu puțini sunt pacienții care, deși au tratamentul hormonal corect dozat, rămân cu simptome supărătoare. De aici nevoia de abordări complementare, calibrate omului din față, nu doar diagnosticului de pe hârtie. Un prim filon investigat intens este relația cu glutenul.
Persoanele cu tiroidită Hashimoto au mai des boală celiacă decât restul populației. În acest context, eliminarea glutenului poate fi justificată nu doar când există un diagnostic confirmat, ci și atunci când există indicii de sensibilitate.
Sunt date care arată că o dietă fără gluten poate coborî nivelul anticorpilor tiroidieni, cu posibile îmbunătățiri ale funcției tiroidei și ale statusului vitaminei D. Nu este un panaceu. Este un instrument, util la unii, indiferent la alții, și de evaluat cu discernământ.
Există și versiuni mai restrictive, gândite special pentru bolile autoimune. Dieta AIP propune o pauză alimentară de la ceea ce ar putea întreține inflamația: cereale, lactate, leguminoase, ouă, alcool, zahăr rafinat.
Rezultatele de până acum, deși preliminare, vorbesc despre o calitate a vieții mai bună și o scădere a markerilor inflamatori.
Tocmai pentru că restricția este amplă, această abordare cere supraveghere de specialitate, astfel încât necesarul de nutrienți să fie acoperit, iar tranzițiile să fie sigure. Pe același palier al individualizării intră și lactoza. Intoleranța este frecventă la pacienții cu Hashimoto.
Eliminarea lactozei poate liniști simptome digestive și chiar îmbunătăți absorbția medicamentelor pentru tiroidă. Dar această piesă nu lipsește din fiecare puzzle; are sens să fie testată după o evaluare atentă.
Mai departe, principiile unei alimentații antiinflamatoare aduc beneficii care depășesc luptele locale din jurul tiroidei. O farfurie bogată în fructe și legume – surse naturale de antioxidanți – poate reduce stresul oxidativ și, prin ricochet, inflamația sistemică.
Contează la fel de mult ceea ce scoatem din meniu. Diminuarea alimentelor ultraprocesate și a zaharurilor adăugate, în favoarea celor integrale și bogate în nutrienți, susține un metabolism mai stabil și poate atenua severitatea simptomelor asociate hipotiroidismului.
Capitolul suplimente cere finețe și prudență. În Hashimoto, anumite carențe sunt mai frecvente. Seleniul, zincul, vitamina D, vitaminele din complexul B, magneziul, fierul sau curcuminul pot fi de ajutor în contexte bine definite, când există un deficit sau o nevoie documentată.
Invers, dozele mari de iod, administrate fără un deficit confirmat, pot agrava boala. Aici, recomandarea medicală explicită nu este un detaliu birocratic, ci o condiție de siguranță. Ce înseamnă, concret, o masă prietenoasă cu tiroida?
Multă culoare din fructe și legume – cu accent pe cele neamidonoase. Surse de proteine de calitate, de la pește la variante vegetale atent alese. Grăsimi sănătoase. Leguminoase, nuci și semințe. Pentru cei care evită lactatele, alternativele fortificate pot completa necesarul de calciu și vitamine.
În oglindă, merită limitate zaharurile adăugate, fast-food-ul, cerealele rafinate și produsele intens procesate. Rămâne și un subiect care ridică des întrebări: alimentele goitrogene. Soia și unele crucifere crude conțin compuși ce pot interfera cu funcția tiroidiană.
În practică, consumate moderat și mai ales preparate termic, aceste alimente au un risc clinic redus pentru majoritatea pacienților. Nu necesită excludere totală, ci gestionare echilibrată. Toate aceste opțiuni conturează o hartă, nu un traseu unic.
Nu există o dietă universal valabilă pentru tiroidita Hashimoto. Răspunsul variază de la om la om. De aceea, experimentarea controlată – cu obiective clare, monitorizare și sprijinul unui dietetician familiarizat cu bolile autoimune – rămâne strategia cea mai rațională.
Ajustările mici, consecvente, pot schimba felul în care evoluează boala și, mai ales, felul în care se simte fiecare zi.